Трансплантология в Германии
Каждый хотя бы однажды слышал, что в Европе уровень медицины намного выше, чем у нас. И если бесплатная составляющая в нашей стране в чем-то показательна, то серьезные операции едут осуществлять в развитые страны. Ведь здесь очень большой процент средств отводится на развитие медицины.
Какую роль играет в здоровье человека трансплантация? Порой она спасает жизнь человека. Это имеет значение, когда какой-то орган вышел из строя. Но человеческая жизнь все равно может течь как прежде. Для этого рекомендуется трансплантология в Германии, считающаяся отличным средством вовремя получить грамотную помощь. Для этого нужна специальная операция. Она достаточно сложная, требует специальных знаний и оборудования, а также – предварительной подготовки и последующего ухода.
Можно выделить направления, которые стали приоритетными:
- работа над консервированием человеческих тканей и органов;
- тщательный подбор комбинации донор-пациент;
- усовершенствованная иммуносупрессивная терапия;
- трансплантология клеточного типа;
- ксенотрансплантация;
- создание искусственных человеческих органов.
Диагностика для успешной трансплантации в Германии
Перед операцией проводится диагностика. Это необходимо, чтобы трансплантология в Германии стала прекрасным выходом в сложной ситуации.
В честности, необходимы следующие анализы:
- выяснение группы крови;
- установка стадии свертываемости крови;
- биопсия;
- УЗИ и др.
Когда выясняется, что операция будет проведена максимально успешно, второй участник – донор – тоже проходит обследование. Бывают случаи, когда живого добровольца нет. Тогда осуществляется имплантация другого рода.
Диагностика является важнейшей составляющей для проведения операции. Напомним, что трансплантация касается не только эпидермиса или зубов. Бывают сложные случаи, когда необходимо восстановить работу жизненно важных органов. Лечение в Германии отличается большим опытом, накопленным в этой сфере. Считается, что подобная мера применяется в отношении особых случаев. То есть, трансплантология в Германии применяется тогда, когда менее серьезные варианты медицинского вмешательства уже невозможны. Но в результате можно рассчитывать, что ожидания будут достигнуты.
Услуги AMS для трансплантологии в Германии
В Европе разработано и освоено немало техник, которые позволяют прибегать к этой серьезной области. Пересадка органов долгое время казалось темой для фантастических романов. Хотя раздел этот очень молод, трансплантология в Германии уже отличается богатым опытом в этой сфере. Именно немецкие специалисты добились максимальных результатов в жизненно важном направлении.
Медицинская организация AMS специализируется на оказании медицинских услуг разной сложности. Среди них – и трансплантология в Германии на профессиональном уровне. Пациент получает доступ ко всем сопутствующим услугам. Многочисленные успешные примеры являются определенной гарантией, помимо договорных условий.
Наш персонал соответствует самым высоким требованиям. Пациенту гарантированы высокие стандарты и соответствующие сертификаты.
Пересадка органов в Германии
За короткий срок в этой области были сделаны большие открытия, которые возвысили ее на небывалую высоту. Сегодня врачи решают ряд вопросов, связанных с пересадкой клеток, тканей, органов и даже систем. А раньше замена любой части нашего организма казалась фантазией писателей.
Трансплантация возможна только при органическом материале. Это важная особенность отличает ее от имплантологии – области медицины, основанное на замене «неживого» материала, протеза. Технологии трансплантации проводят для продления жизни и восстановления важных систем организма. Благодаря современному оборудованию ткань, орган переносят к реципиенту.
Существует несколько видов трансплантации. Все они успешно развиваются в Германии:
- Если животное является донором – ксенотрансплантация или межвидовая трансплантация;
- Если орган отдает человек – аллотрансплантация или внутривидовая трансплантация;
- Если донором согласился быть ваш близнец – изогенную трансплантация;
- Если реципиент и донор являются одним лицом – аутотрансплантация.
Одна из распространенных причин трансплантации в Германии – лечение онкологии. Так как другие способы бессильны в борьбе с этим заболеванием.
Успех операции в основном зависит от консервации органов. Как правило, технологии сохранения обеспечивают жизнеспособность материала на огромный срок.
За короткий срок в этой области были сделаны большие открытия, которые возвысили ее на небывалую высоту. Сегодня врачи решают ряд вопросов, связанных с пересадкой клеток, тканей, органов и даже систем. А раньше замена любой части нашего организма казалась фантазией писателей.

Трансплантология успешно развивается в этой стране. Причина – непрерывный поток исследований в области пересадки материала. Операция проходит на отличном уровне в специальных центрах. Подбирается не только высококвалифицированный персонал, но и уделяется внимание тому, как оборудовано медицинское учреждение. Стоит отметить, что каждый центр должен иметь сертификат на проведение такого вида деятельности.
Координируется работа специалистов трансплантологии специальным законом, действующем в Германии, согласно которому не запрещено у умерших людей или живых доноров забирать органы, ткани и другие материалы для пересадки. Конечно же, запрещено и каким-либо образом поощрять донора. Будет считаться, что он продавал свой орган намеренно, за денежные средства.

В германских центрах трансплантологии за пациентами и донорами следят высококвалифицированные, опытные врачи. Перед тем как провести операцию, кандидат-донор на пересадку органов должен сдать анализы крови:
· На свертываемость;
· На определение группы;
· На тканевую совместимость.
Также ему необходимо пройти обследование и сделать УЗИ, биопсию, рентген.
Операция по трансплантации – сложная процедура, которую не проведут любому человеку. Ее делают только тем, кому действительно можно таким образом спасти жизнь. Особое внимание специалисты центров уделяют лечению пациента. Если есть хоть малейший шанс вылечить пораженный орган или ткань, то клиента не направят на операцию, а постараются ему помочь.
Трансплантология в Германии
Нередко можно услышать, что Германия является центром трансплантологии. На территории страны находится множество медицинских центров, где проводится трансплантация органов, в том числе легких и сердца. В немецких клиниках присутствует операционная аппаратура для проведения пересадки донорских клеток, тканей и органов.
Преимущества пересадки органа в немецких клиниках:
многолетний опыт работы высшей категории врачей;
в наличии вся необходимая аппаратура, современное оборудование;
большие возможности в выборе материала для пересадки;
качественный сервис, высокая квалификация обслуживающего медперсонала;
приемлемые цены с учетом тяжести выполняемого хирургического вмешательства при трансплантации.
При трансплантологии большой риск реакции отторжения донорского органа – трансплантат против хозяина. Чтобы минимизировать возможные осложнения немецкие трансплантологи используют подготовительные процедуры.
Зачастую трансплантация является единственным способом спасти жизнь человеку с помощью пересадки органического материала. После успешного исхода операции пациент находится под строгим контролем врача. Если появляются осложнения, то пациенту назначается незамедлительная помощь.
Междисциплинарные специалисты в трансплантологии
В Германии давно используют комплексный подход в лечении заболеваний, все решения принимаются коллегией врачей. Ключевой фигурой является лечащий врач по основному заболеванию. Такой способ помогает исключить или минимизировать вероятность осложнений во всем организме. В решении пересадки органа необходим тесный контакт трансплантолога с такими специалистами:
редко, но случается связь с биофизиками.
Каждый специалист участвует в решении вопроса заготовки, консервирования и пересадки донорских клеток и целых систем органов.
Какие показания в трансплантации органов
Широкое распространение в немецких клиниках получила трансплантация пуповинной крови. При донорстве стволовых клеток, человек не испытывает никаких побочных эффектов и осложнений. В месте забора стволовых клеток на протяжении первых дней донор может испытывать болезненные ощущения, других побочных симптомов не наблюдалось.
Что может служить для назначения пересадки костного мозга:
сложные типы апластических анемий;
иммунодефицитные состояния от рождения;
дисфункция обмена веществ по причине наследственного заболевания.
Благодаря природным свойствам стволовых клеток, они могут развиться до клеток любой функциональности. Например, при повреждении тканей, трансплантированные стволовые клетки помогут воссоздать клетки необходимой ткани.
Причины для пересадки печени в немецких медицинских центрах:
наследственные и врожденные патологии;
онкология, злокачественное новообразование печени;
сильное отравление, как следствие острая печеночная недостаточность;
Какие показания к пересадке сердца:
врожденные болезни сердца;
воспаление сердечной мышцы;
ишемическая болезнь на последней стадии;
Показанием к пересадке почке является почечная недостаточность, онкология.
Трансплантология, как направление медицины в Германии
Немецкие врачи проводят операции по пересадке органов в соответствии с Законом о трансплантации. Категорически запрещено торговать органами или поощрять донора материальными благами. Пересадка осуществляется только в оборудованных и сертифицированных клиниках, которые специализируются в данной области медицины. Ткани, орган или целую систему органов разрешается забирать у живого или умершего донора.
Риски при трансплантологии напрямую связаны с большой вероятностью отторжения донорского органа – реакция организма на трансплантат. Как правило, это риск не исчезает на протяжении полугода. Чтобы минимизировать возможность отторжения, немецкие специалисты применяют иммунодепрессанты.
Виды трансплантации в немецких клиниках
На сегодняшний день в Германии практикуется четыре вида трансплантации:
Аутотрансплантация подразумевает пересадку тканей или клеток самому себе. Например, во время пластической хирургии происходит забор лоскута кожи, который переносится на место дефекта кожного покрова. Другой случай, когда для лечения повреждений тканей, у пациента забираются собственные стволовые клетки.
Аллотрансплантация – пересадка донорских клеток, органа, тканей и системы органов по принципу: от одного человека другому.
Изотрансплантация – в качестве донора выступает однояйцовый близнец.
Ксенотрансплантация – пересаживаются органы животных человеку, например свиньи сердечные клапаны.
При ауто – и изотрансплантации отсутствует необходимость в использовании иммунодепрессантов.
Спасибо! Мы получили Вашу заявку на консультацию.
Если Вы хотите оформить Запрос на лечение, продолжите заполнение. Располагая всеми необходимыми данными, мы сможем подобрать наилучшее решение Вашей проблемы в максимально короткие сроки
Пересадка органов в Германии
Зачастую единственным способом спасения жизни человека является пересадка донорского органа взамен пострадавшего. Но, к сожалению, медицина в этом направлении развивается медленнее, чем растет число пациентов, нуждающихся в таких операциях. Наибольшим спросом пользуются европейские клиники, большая часть из которых составляет ядро этой области медицины. Благодаря новейшим техническим разработкам и проводимым исследованиям, трансплантология в Германии уже давно достигла высочайшего уровня развития. Что нужно, чтобы попасть в лист ожидания, и на что может рассчитывать пациент из-за рубежа – вопрос, который беспокоит десятки тысяч больных.

Какие виды трансплантологии осуществляют в Германии
Трансплантация – это процесс приживления тканей и органов, который призван заместить собственные, функция которых нарушена или полностью потеряна. Самыми распространенными для перенесения в организм реципиента органами являются почки, легкие, сердце, щитовидная железа, селезенка, кожные покровы, печень, костный мозг.
В современной медицине различают 4 основных типа пересадки жизненно важных систем:
- аутогенная;
- аллогенная;
- изогенная;
- ксеногенная.
Аутогенная пересадка подразумевает пересадку органов в пределах организма пациента. Считается самым удачным типом, поскольку системы, которые будут вживляться, отличаются абсолютным совпадением с тканями пациента, соответствуя при этом по половым и возрастным характеристикам.
Пересаживаться такие ткани могут с полной изоляцией от материнского ложа. Например, когда делается шунтирование сердца при ишемической болезни, вшивают большой участок подкожной вены.
Другой пример – пересадка кожных покровов. Предварительно они полностью отделяются из привычной среды, укладываются в новое место и восстанавливают питание за счет попадания имеющейся в них жидкости в сосуды. Процесс приживления длится порядка 3-8 месяцев. Место, откуда был взят трансплантат, зашивают.
Самым большим преимуществом такой методики является возможность справиться с масштабными дефектами в кратчайшие сроки: примерно до 5-6 недель. Как недостатки рассматривают многоэтапность процесса и длительность послеоперационных пластических процедур. Применяется данный способ пересадки при костной пластике, операциях на периферических нервах и внутренних органах. Ярким примером является вживление в пищевод отрезка из желудка.
Аллогенная или гомогенная трансплантация предполагает пересадку органа от одного человека другому.
Как правило, и донор, и реципиент в этом случае являются однояйцевыми близнецами, то есть их связывает один и тот же генетический код, или они – родственники первой степени родства, например, ребенок и мать.
Материал для таких операций чаще всего берут у умерших людей из банка органов или используют ткани тех систем, которые были удалены в результате их травмирования или поражения. Например, можно пересадить участки костей, ампутированной конечности.
Изотрансплантация – разновидность аллогенной трансплантации, когда орган берется у живого человека.
Ксенотрансплантация – межвидовая пересадка. То есть материал для вживления человеку берется у животных. Ближайшими к человеку являются обезьяны, свиньи и телята. Минус такой операции – высокий риск отторжения.
Современные технические возможности сделали реальным такой вид пересадки, как “эксплантация”, то есть замена живых тканей синтетическими.
По локализации все операции можно разделить на две группы:
- ортотопические – замещение органа в том же месте, где он и был;
- гетеротопические – перемещение нового органа в сопредельную полость. Например, пересадка почки в подвздошную область.
В каких случаях можно проводить пересадку органов
История уже осуществленных операций показывает, что для успешного их проведения необходима согласованность действий врачей сразу нескольких специальностей: иммунологов, гематологов, лабораторных диагностов, иногда и биофизиков.
Но, чтобы пересадить человеку орган, необходимы серьезные основания. Перечень заболеваний, которые служат показаниями к опрерациям по пересадке представлен в таблице:
| Орган | Показания к трансплантации |
|---|---|
| Костный мозг | раковые заболевания (лимфомы и лейкозы); тяжелые виды анемий; наследственное нарушение метаболизма; иммунодефицитные состояния наследственного характера. |
| Печень | вирусные гепатиты В, С, Д; патология обмена альфа-1 антитрипсина; аутоиммунные гепатиты; гемохроматоз; болезнь Вильсона; рак; поликистоз; фульминантный, массивный и острый некроз гепатоцитов без возможности восстановления. |
| Сердце | миокардит; кардиомиопатия; завершающая стадия ишемической болезни; врожденный порок; опухоль (миксома). |
| Почки | хроническая недостаточность на последней стадии; злокачественные образования в почках. |
Пересадка органов в ФРГ регламентируется соответствующим законом о трансплантации, который допускает брать органы у живого или умершего донора. При этом никакое денежное вознаграждение не предоставляется. В противном случае пересадка может рассматриваться как торговля органами, что влечет за собой уголовную ответственность.
Независимо от того, какая именно система будет подлежать пересадке, должны присутствовать патологии или состояния, которые терапевтическим или хирургическим путем устранить невозможно, или которые несут прямую угрозу жизни пациента.
Диагностика перед операцией
Важная деталь – предстоящая трансплантация должна прогнозировать не только состояние реципиента до операции, но и после нее. Кроме того, пройти полное обследование предстоит и донору.
Диагностика на этом этапе включает:
- анализ на определение группы крови;
- общий анализ крови;
- УЗИ, в том числе сердца;
- биопсию или пункцию;
- рентген легких;
- осмотр врача-стоматолога.
Другие анализы берутся, исходя из характера операции. Например, перед пересадкой почки осуществляют:
- гистотипирование – анализ сочетания в крови антигенов. Это требуется для определения скорости и вероятности приживления органа;
- кросс-матч – определение количества антител у донора и антигенов у реципиента.
При пересадке легких понадобится дополнительно сделать коронарографию (изучение коронарных артерий с помощью контраста) и спирометрию (изучение внешнего дыхания для определения объема легких и скорости их сокращения).
Этап диагностики по праву считается одним из самых важных во всем процессе.
Вживлению в организм реципиента «чужих» внутренних органов чаще всего предшествует компьютерная томография (КТ) соответствующей полости при наличии показаний. Только после этого пациент госпитализируется для проведения операции.
Клиники, где проводится пересадка органов
Весомым преимуществом проведения операции в ФРГ является наличие собственного банка органов. Но чтобы выбор медучреждения оказался правильным, обратите внимание на следующие клиники:
- “Норд Клиник Альянс”, отделение трансплантологии (Северная Германия) – сеть самых крупных многопрофильных центров по всей стране. На базе учреждения работает 7 онкологических центров, собственная лаборатория генетической диагностики и Центр трансплантации почек. Стоимость операций на 10-20 % ниже, чем в других немецких клиниках.
- Университетская клиника в г. Эссене – работает с 1909 года, располагает более 20 научно-исследовательскими центрами. Знаменита самым крупным в стране онкологическим отделением. Специализируется на пересадке костного мозга, аллогенной пересадке стволовых клеток. Здесь же успешно проводится трансплантация почки и печени.
- Университетская клиника “Асклепиос”, г. Гамбург. Самое крупное объединение медучреждений, занимает второе место в стране в рейтинге учреждений, работающих в сфере медицинского туризма. В клинике успешно проводятся операции на открытом сердце, включая его пересадку.
- Центр трансплантологии в г. Мюнхене – располагает самым крупным кардиологическим отделением в Германии. Успешно проводит пересадку сердца и его лечение у пациентов всех возрастных категорий.
- Клиника “Шарите” специализируется на пересадке печени, почек, тонкой кишки, поджелудочной железы. Отдельного внимания заслуживает центр ортопедии, где проводится замена всех видов суставов.
Обратите внимание, что не все клиники принимают результаты обследований, проведенных в других медучреждениях. Чаще всего проходить диагностику придется заново.
Стоимость операций
Финансовая составляющая поездки на лечение волнует иностранных пациентов больше всего. Ведь даже без предварительного мониторинга можно предположить, что цена будет довольно высокой, учитывая сложность операций.
Примерный прейскурант на 2022 год приведен в таблице:
| Услуга | Ориентировочная стоимость, € |
|---|---|
| Лабораторные анализы | 250-300 |
| Обследование в стационаре | 3 500-4 000 |
| МРТ сердца | от 1 600 |
| Замена клапана сердца | от 22 000 |
| Замена сустава | от 13 000 |
| Исследование костного мозга | от 8 000 |
| Аллогенная трансплантация костного мозга от донора, который не является родственником | от 200 000 |
| Аллогенная трансплантация костного мозга от донора, являющегося родственником | от 250 000 |
| Аутотрансплантация | от 100 000 |
К указанным суммам необходимо прибавить стоимость перелета и проживания в стране.
Что нужно, чтобы поехать на лечение
Процесс организации поездки может стать самым сложным этапом. Для начала необходимо решить, будете вы заниматься всеми тонкостями самостоятельно или же обратитесь к услугам посредников. Последние снимут с вас груз эмоциональных и временных затрат, но возложат обязанность оплатить содействие.
Если вас больше устраивает первый вариант, тогда придерживайтесь следующей схемы:
- Найдите клинику, которая специализируется на вашей проблеме.
- Сделайте запрос в медучреждение с описанием заболевания, диагнозом. К нему приложите результаты уже пройденных обследований. Вся документация должна быть составлена на немецком, в крайнем случае, английском языке.
- В случае положительного ответа, медицинский центр сообщит вам номер счета, куда необходимо перечислить деньги.
- Получив приглашение от клиники, отправляйтесь оформлять визовое разрешение.
Чаще всего для поездок такого типа немецкое консульство открывает визу категории С. На ее основании пребывать в стране можно будет не более трех месяцев.
Будьте готовы к тому, что для начала медицинский центр предложит вам самостоятельно поискать донора. Чаще всего ими становятся близкие родственники, особенно если речь идет о пересадке печени или почек.
В некоторых случаях клиника идет навстречу пациенту и предлагает воспользоваться банком органов. Но это чаще всего бывает, когда предстоящая операция имеет высокую значимость для науки и исследований.
Период реабилитации
Чтобы восстановительный этап прошел быстро и успешно, необходимо придерживаться нескольких правил:
- строго следовать рекомендациям лечащего врача;
- соблюдать режим приема пищи;
- принимать противовоспалительные и иммуноподавляющие препараты, прописанные лечащим врачом.
Ни в коем случае прооперированный пациент не должен нагружать себя физической или эмоциональной активностью. Даже при отсутствии осложнений реабилитационный период должен проходить под наблюдением доктора.
Выписка обычно проходит через 14-21 день после операции. Еще пару месяцев прооперированному придется жить неподалеку от клиники, чтобы регулярно показываться на осмотр и сдавать необходимые анализы.
Только после того, как риск отторжения будет нулевым, можно воспользоваться услугами многочисленных центров реабилитации в стране.
Германия предлагает известные во всем мире санатории на минеральных источниках. Все они к своему названию имеют приставку Бад-, указывающую на то, что речь идет о бальнеологическом курорте: Бад-Эльстер, Бад-Киссинген и прочие.
Статистика по трансплантологии в Германии
Первое, что волнует пациентов, которым предстоит столь сложная операция, – как долго сможет прожить человек после пересадки. И здесь все зависит от того, какой именно орган подлежит замене, сколько лет пациенту, каково общее состояние его здоровья.
В среднем по стране, по данным немецкого Министерства здравоохранения, цифры выглядят так:
| Вероятность отторжения органа после операций в немецких клиниках | 0,5 %. |
|---|---|
| Выживаемость после операции | Однолетняя – 88 % для мужчин, 86 % для женщин; Двухлетняя – 79 и 77 % соответственно; Пятилетняя – 73 и 69 %. |
| Выживаемость по половому признаку | У мужчин продолжительность жизни на 15 % выше, чем у женщин. |
| Ранняя смертность (сразу после операции) | 5-10 % случаев. |
| Основным показанием к пересадке печени является Гепатит С | В 30 % случаев. |
| Орган, который чаще всего жертвуют умершие доноры | Почка – в 50 % случаев. |
| Число органов, которые были пожертвованы в 2017 году | 797 (это минимальная отметка за последнее двадцатилетие). |
| Количество пациентов, которые ожидают пересадки | Около 10 тысяч (по данным на 2017 год) |
Выводы
Пересадка органов – единственное спасение для пациента, на болезнь которого уже нельзя воздействовать терапевтическим или хирургическим путем. В Германии действует собственный банк органов, а правительство делает все, чтобы пробудить сознательность граждан и привлечь их к программе пожертвования своих органов после смерти.
Трансплантология в ФРГ имеет ряд преимуществ:
- специалисты высшего класса;
- передовое оборудование;
- актуальные методы научной и исследовательской деятельности.
Немецкие клиники специализируются на пересадке печени, почек, кожи, костного мозга, сердца и замене суставов. Запись в медицинское учреждение, однако, не гарантирует, что операция будет проведена немедленно. В некоторых случаях пациенты вынуждены ждать годами, пока поступит нужный им орган.
Пересадка печени в Германии: Видео
Пересадка органов в Германии
Правда о пересадке органов в Германии
Пересадка органов в Германии — дорогостоящая операция, которая иногда является последней надеждой для пациента с необратимыми изменениями в органах. Интервью с профессором, доктором медицинских наук, Вернером Хартвигом, заведующим Клиникой общей и висцеральной хирургии в кампусе Гросхадерн, дает ответа на многие вопросы пациентов касательно удаления и пересадки органов в Германии.
Удаление желчного пузыря в Германии
Лошади, жирафы, ленивцы и крысы не имеют желчного пузыря, однако у человека этот орган есть, хотя он мог бы обойтись и без него. Желчный пузырь расположен возле нижней поверхности печени в виде овального мешка размером около восьми сантиметров и является резервуаром для желчи, которая вырабатывается в печени. Запас желчи является реликтом из каменного века. Так как охота не всегда была удачной, доисторический человек в большинстве случаев съедал большую порцию мяса за один раз. Чтобы переварить эту непривычно большую порцию пищи ему было необходимо большое количество желчи, которая накапливалась в желчном пузыре именно для этой цели.
Сегодня мы все питаемся регулярно и для переваривания пищи нам достаточно того потока желчи, который поступает непосредственно из печени,
поясняет профессор, доктор медицинских наук, Вернер Хартвиг, заведующий Клиникой общей и висцеральной хирургии и пересадки органов в Германии. Таким образом, в случае воспаления желчного пузыря или при наличии в нем камней, орган может успешно проводиться операция по пересадке органов в Германии без последствий для пищеварения.
Однако это не единственный орган, от которого мы могли бы отказаться! Селезенка является хотя и важным, но не жизненно необходимым органом. Она играет важную роль для иммунной защиты организма. Тогда для чего ее вообще удалять? При дорожно-транспортных происшествиях или во время занятий спортом селезенка может разорваться, и в таких случаях возникают тяжелые кровотечения. В зависимости от степени тяжести разрыва хирурги принимают решение, необходимо ли удалять орган полностью или же делать пересадку органов в Германии.
Каковы последствия удаления селезенки?
Пациенты без селезенки более восприимчивы к определенным инфекциям. По этой причине им необходимо делать прививки против таких возбудителей, как, гемофильная инфекция типа B, пневмококки или менингококки,
Таблетки заменяют щитовидную железу
Человек может выжить не только без желчного пузыря и селезенки, но и без щитовидной железы. Маленький орган, имеющий форму бабочки, вырабатывает гормоны, которые необходимы для деятельности практически всех органов. Однако иногда, в случае образования в щитовидной железе доброкачественных или злокачественных узлов, необходимо ее удаление. Гормоны щитовидной железы можно принимать в виде лекарственных препаратов, и если дозы гормонов определены правильно, пациенты могут вести практически нормальный образ жизни.
Удаление желудка
Желудок также может быть удален полностью, такая операция необходима, например, при прогрессирующем раке желудка. В таком случае в ходе хирургической операции формируется небольшой заменитель желудка из части тонкой кишки. Большинство пациентов после данного вмешательства могут кушать практически все, но необходимо тщательно следить за тем, чтобы потребление витаминов и минералов было достаточным.
В животе взрослого человека расположены от четырех до пяти метров тонкого кишечника, а также полтора метра толстого кишечника. Если слепая кишка, червеобразный отросток в области толстого кишечника, воспаляется, то она может быть удалена без последствий для человека. Однако не всегда речь идет только о крохотном кусочке кишки.
В лучших клиниках Германии возможны операции по удалению всего толстого кишечника, а также до трех метров тонкой кишки, и все равно система пищеварения будет функционировать. Подобные вмешательства, которые зачастую могут осуществляться методом минимально-инвазивной хирургии, необходимы, в частности, при инфаркте, раке кишечника или его непроходимости, при образовании свищей, хронических воспалительных заболеваниях кишечника или завороте кишок.
Жизнь без поджелудочной железы
Также люди могут жить и без поджелудочной железы, однако в этом случае удаления поджелудочной железы у таких пациентов будет наблюдаться недостаток ферментов поджелудочной железы (что ведет к проблемам с пищеварением) и инсулина (что ведет к повышению уровня сахара в крови) – но обе эти проблемы могут решаться медикаментозным методом.
При пересадке печени в Германии может удаляться не полностью. Если орган здоров, можно удалить оперативным путем от 50 до 70 процентов печени. В течение нескольких недель орган полностью регенерируется.
Частичная резекция печени проводится, например, при добровольном донорстве печени с целью трансплантации органа.
Кроме сердца мы можем удалять практически все, тем более, если это парный орган, как почки или легкие, которые имеют два крыла,
рассказывает хирург по пересадке органов в Германии.
Пересадка органов в Германии
Техники проведения пересадки органов в Германии становится все более щадящими, разрезы более маленькими, а время пребывания в клинике более кратковременным. Судя по достижениям медицины, пересадка органов в Германии будет проводиться только в экстренных случаях, а диагностика организма в Германии покажет, сможет ли организм нормально функционировать после удаления органа.
Источник: Издание «KLINIKUM aktuell»
Трансплантация в Германии
 Замена органов – оптимальный выход. Нередко его выбирают как единственный, когда речь идет о спасении и сохранении жизни человека. Операция, известная как трансплантация в Германии, позволяет восстановить пострадавший на новый. В данном направлении медицина развивается мало, а количество пациентов только возрастает.
Замена органов – оптимальный выход. Нередко его выбирают как единственный, когда речь идет о спасении и сохранении жизни человека. Операция, известная как трансплантация в Германии, позволяет восстановить пострадавший на новый. В данном направлении медицина развивается мало, а количество пациентов только возрастает.
Многие из них нашли выход в том, чтобы обратиться за рубеж. Европейские медицинские учреждения пользуются заслуженным спросом. Их часть – это ядро обсуждаемой области медицины. Используя только новые технологии, разработки и проводя приемлемые исследования, специалисты такой области, как трансплантация костного мозга в Германии завоевала прочные позиции в своей сфере. В лист ожидания попасть просто – пациент вправе рассчитывать на качественное обслуживание.
Пересадка костного мозга
Уникальными характеристиками обладает каждый орган. Яркий пример – костный мозг. Он служит вместилищем определенных элементов, они образуются в нем и развиваются. В ряде случаев, пересадка костного мозга спасает человека. Это – клетки крови, выполняющей важнейшие функции. Ее характеристики влияют на ряд особенностей всего организма и иммунитета:
- борьба с возможным развитием инфекций, опухолей
- наполнение тела и тканей клетками кислорода, питательными веществами
- гарантии необходимого обмена веществ
- качественная активность системы органов и тканей тела.
В Европе прибегают к нескольким видам, во многом стоимость пересадки костного мозга в Германии зависит от необходимых манипуляций:
- Аутотрансплантация – основана на изъятии органа, полученного от пациента, перед организацией дальнейших химиотерапевтических методов или облучения.
- Аллотрансплантация основана на вмешательстве донора. Это также может быть близкий родственник. Обязательное условие – наибольший процент генетической совместимости. В отсутствии подходящего объекта существует специальный банк доноров.
- Трансплантация стволовых клеток. Материал добывается посредством изучения пуповинной крови.
За границей использование пуповинной крови, наряду с ее хранением, применяется очень обширно.
Пересадка сердца в Германии
 Пересадка сердца – сложная операция. Она отличается большой ответственностью. Перед процедурой проводится подготовительная работа. Организуются неизменные, регулярные осмотры (через 3 месяца до отъезда), проводят катетеризацию (через полгода) и выявление результатов а предприятии по трансплантации.
Пересадка сердца – сложная операция. Она отличается большой ответственностью. Перед процедурой проводится подготовительная работа. Организуются неизменные, регулярные осмотры (через 3 месяца до отъезда), проводят катетеризацию (через полгода) и выявление результатов а предприятии по трансплантации.
Клиент обязан оставаться круглосуточно доступным в телефонном режиме. Требуется уведомлять отделение трансплантации, когда меняется решение, или возникают непредвиденные трудности.
Клиент в любом случае получает информацию о том, что происходит с его заявкой. Он остается частью списка ожидания.
Обязателен отказ от вредных привычек – алкоголя и курения. Необходимо делать все, чтобы не заразиться инфекционной болезнью.
Предстоит найти донора. Когда это происходит, пациенту об этом отправляют уведомление. В кратчайшие сроки предстоит добраться до организации по трансплантаци, пройти диагностику и проверить донорский орган. Затем может быть проведена операция.
Пересадка волос в Германии
Многие люди знают, что такое облысение. В большинстве случаев, отсутствие волос носит эстетическое значение. Возможно вернуть себе былую красоту и даже улучшить ее. Нередко клиника запрашивает снимки пострадавших фрагментов на теле, которые предстоит оперировать.
Привлекательные волосы – залог здорового состояния человека. О них судят как о символе развития, благополучия, здоровья и даже финансового достатка. Большинство современных людей не допускают и мысли о потере волос. Эта проблема очень важна для них. Нередко они выбирают такой выход, как пересадка волос в Германии у специалистов.
Можно просчитать стоимость процедуры. Впервые подобную процедуру провели в Японии. Свыше 30 лет операционным методом улучшается состояние волосяного покрова. В Германии работают наилучшие специалисты. Обращаясь к ним, пациенты добиваются отличных результатов.
Пересадка печени
Органы, связанные с пищеварением, трудно переоценить. Их лечат наиболее эффективными, проверенными способами. Такой пример, как пересадка печени, справляется с существенными проблемами. Она выполняется на должном уровне, оправдывая ожидания.
С ее помощью борются с необратимыми поражениями. Но процедура достаточно сложна и уникальна – ее проводят только в крайних ситуациях.
Пересадка почки в Германии
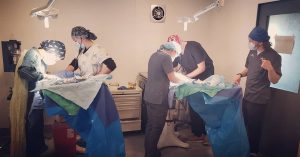 В современных медицинских организациях Германии регулярно до 15 000 клиентов проходят операции по пересадке почки, когда базовый наплыв пациентов – иностранцы. Им знакомо качество немецкой медицины, и пересадка почки – не единственный пример. Специалисты в Германии лучше всего побеждают отторжение органов и справляются со сложностями технологического характера.
В современных медицинских организациях Германии регулярно до 15 000 клиентов проходят операции по пересадке почки, когда базовый наплыв пациентов – иностранцы. Им знакомо качество немецкой медицины, и пересадка почки – не единственный пример. Специалисты в Германии лучше всего побеждают отторжение органов и справляются со сложностями технологического характера.
В рамках статических данных более 93% случаев положительны, то есть пациент полностью выздоравливает. Высокие результаты – путь из многолетнего опыта и практики, с применением современных методик, лучших ресурсов в данной сфере.
Пересадка роговицы
Роговица – важное образование на теле. В ряде случаев, она изымается. Взамен устанавливается подходящий аналог. Так пересадка роговицы решает множество проблем. Показаний для вмешательств немало – например, кератоконус – опасное раздражение, не излечимое другими способами.
Хороший выбор – лечение в Германии. Он отличается множеством положительных сторон:
- Помощь оказывают высоко квалифицированные специалисты, врачи с большим опытом, неоднократно проводившие свои операции.
- Соответствующие помещения клиник оборудованы согласно наилучшим достижениям медицинской техники.
- Достижимый в качественных условиях уровень комфорта на этапе попадания пациента в стационаре медучреждения.
- Надежное, безопасное обезболивание на этапе операции, в необходимых случаях – при послеоперационном периоде.
- Предложение реабилитации с плавностью возврата к нормальному образу жизни, необходимым восстановлением трудоспособности.
В Германии немалого успеха добились в сфере проведения операций по трансплантации органов. количество пациентов возрастает. Современные организации помогут тем, кто хочет здоровья и долгих лет жизни.
Донорство органов в Европе: что немцы хотят сделать иначе
Министр здравоохранения ФРГ предлагает ввести новые правила донорства органов. Согласно им, потенциальным донором станет каждый, кто не возразил против трансплантации. Не все с этим согласны.

Операция по трансплантации почки
На сегодняшний день около 10 тысяч человек в Германии ожидают своей очереди на пересадку донорских органов. При этом число доноров уже на протяжении долгого времени падает. По данным немецкого Фонда трансплантации органов, в 2017 году этот показатель был самым низким – 797 человек. Хотя в первой половине 2018 года снова наблюдался легкий рост.
Более 80 процентов немцев не против того, чтобы стать донором органов, но гораздо меньшее число имеет официальное удостоверение донора, заявил в конце августа министр здравоохранения ФРГ Йенс Шпан (Jens Spahn). Согласно результатам опроса, проведенного по заказу Федерального центра по просвещению в области вопросов здоровья (BZgA) в мае нынешнего года, соответствующим удостоверением располагают порядка 36 процентов населения ФРГ.
В Германии не хватает донорских органов
Ситуация, по словам экспертов, драматическая: не хватает органов для трансплантации, не хватает готовности становиться донором органов. С момента принятия закона о донорстве органов в Германии в 1997 году мало что изменилось, отмечают специалисты: из года в год около тысячи человек умирают, хотя трансплантация органов, возможно, могла бы стать их спасением.

Все чаще в немецкой прессе появляются сообщения о том, в каких мучениях проводят свои последние дни жизни люди, зачастую молодые, так и не дождавшиеся донорских органов. Врачи вынуждены констатировать, что отчаявшиеся пациенты пытаются найти доноров органов за рубежом, это часто происходит нелегально и почти всегда связано с риском для здоровья пациента. К этому добавляется проблема распределения донорских органов и идентификации доноров, касающаяся непосредственно больниц и врачей.
Министр здравоохранения ФРГ Йенс Шпан пытается ввести новые правила, которые будут регулировать вопрос донорства органов. Он предлагает сделать так, чтобы каждый житель страны, однозначно не возразивший против трансплантации собственных органов, по умолчанию становился потенциальным донором. Именно это – одно из ключевых положений предлагаемого министром нового законопроекта о донорстве органов – и вызвало бурную дискуссию в Германии.
Кто и почему выступает против донорства органов
Основные аргументы критиков касаются морально-этической стороны. По словам Ойгена Бриша (Eugen Brysch) из немецкого Фонда защиты пациентов, если в Германии вступят в силу новые правила, предлагаемые министром, о “донорстве” не может быть и речи, потому что это дело исключительно добровольное.
Кристина Ашенберг-Дугнус (Christine Aschenberg-Dugnus), эксперт по вопросам политики здравоохранения из фракции Свободной демократической партии Германии (СвДП) считает, что требование становиться донором органов ограничивает права на личную свободу и самоопределение.

Удостоверения донора органов
Предложение министра критикует и эксперт по вопросам медицины из партии “Союз-90″/”зеленые” Кирстен Капперт-Гонтер (Kirsten Kappert-Gonther). Но она указывает, на другой аспект проблемы: “Потенциальных доноров органов слишком редко идентифицируют и ставят на учет. И нововведение вряд ли изменит ситуацию”.
Министр здравоохранения Йенс Шпан в свою очередь считает, что, усилив поддержку больниц в этом вопросе, обеспечивая им необходимые финансовые ресурсы, обучая дополнительный персонал и вводя институт уполномоченных по вопросам донорства органов, проблему можно решить. И тем самым исключить вероятность мошенничества и манипуляций. “Мы должны сделать все, чтобы число (доноров и операций по пересадке органов, необходимых для спасения жизни, – Ред.) возросло”, – заявил он.
Между тем Католическая церковь Германии выступает против предложения Шпана, подчеркивая, что у нее существует серьезные опасения на этот счет. Такую позицию озвучила Конференция католических епископов Германии. И в Центральном комитете немецких католиков также не одобряют нововведения, предлагаемые министром. В церковных кругах указывают на то, что опыт других стран, где вопрос донорства органов решен так, как предлагает сейчас немецкий министр, показывает, что проблему это не решает.
Какие правила существуют в Европе
В европейских странах вопрос донорства органов решается по-разному. Существуют определенные правила, предписывающие, когда и при каких обстоятельствах органы умершего человека могут быть переданы для трансплантации.
В Германии с 2012 года каждый, кто имеет медицинскую страховку, по достижении 16-летнего возраста сам решает вопрос, хочет ли он быть донором органов. Его согласие является определяющим в ситуации, когда речь идет о донорстве. Те, кто готов стать донором органов, получают специальный документ – удостоверение донора. Но достаточно и простого согласия, оформленного в виде документа в свободной форме. Если человек при жизни не высказался против, то после его смерти дать согласие на трансплантацию его органов могут его близкие родственники, но этот запрос не происходит автоматически.
В Великобритании, Греции, Дании, Литве, Румынии и Швейцарии запрос родственникам поступает в любом случае, при условии, что человек при жизни никак не высказался по вопросу донорства.
В 16 европейских странах (Австрия, Болгария, Венгрия, Ирландия, Италия, Испания, Кипр, Латвия, Лихтенштейн, Люксембург, Польша, Португалия, Словакия, Словения, Франция, Чехия) донором органов становится каждый, кто при жизни однозначно не заявил о том, что выступает против трансплантации своих органов, и не был внесен в специальный регистр тех, кто отказывается от донорства органов. Таким путем предлагает пойти и немецкий министр.
Источники:
http://voyageplus.de/blog/transplantologia_germania
http://www.germanklinik.de/transplantologiya-v-germanii/
http://zagranportal.ru/germaniya/lecheniia-germanii/transplantologija-v-germanii.html
http://emex-medical.ru/organy-kotorye-ne-yavlyayutsya-nezamenimymi/
http://transplantaciya.com/transplantacija-v-germanii/
http://www.dw.com/ru/%D0%B4%D0%BE%D0%BD%D0%BE%D1%80%D1%81%D1%82%D0%B2%D0%BE-%D0%BE%D1%80%D0%B3%D0%B0%D0%BD%D0%BE%D0%B2-%D0%B2-%D0%B5%D0%B2%D1%80%D0%BE%D0%BF%D0%B5-%D1%87%D1%82%D0%BE-%D0%BD%D0%B5%D0%BC%D1%86%D1%8B-%D1%85%D0%BE%D1%82%D1%8F%D1%82-%D1%81%D0%B4%D0%B5%D0%BB%D0%B0%D1%82%D1%8C-%D0%B8%D0%BD%D0%B0%D1%87%D0%B5/a-45367530
http://zagranportal.ru/germaniya/lecheniia-germanii/universitetskaja-klinika-frajburga.html

